गर्भकालीन मधुमेह(गेस्टेशनल डायबिटीज) का उपचार कैसे संभव है ?

गर्भकालीन मधुमेह
गर्भकालीन मधुमेह(गेस्टेशनल डायबिटीज) का उपचार कैसे संभव है ?
गर्भावधि मधुमेह(गेस्टेशनल डायबिटीज) होने पर डॉक्टर आपकी जाँच नीचे दिए गए दो प्रकारों या किसी एक प्रकार से कर सकता है:-
गर्भकालीन मधुमेह (या गर्भकालीन मधुमेह मेलिटस, जीडीएम (GDM)) एक ऐसी स्थिति होती है जिसमें ऐसी महिलाओं में, जिनमें पहले से मधुमेह का निदान न हुआ हो, गर्भावस्था के समय रक्त में शर्करा के उच्च स्तर पाए जाते हैं।
गर्भकालीन मधुमेह के साधारणतः बहुत कम लक्षण होते हैं और इसका निदान अधिकतर गर्भावस्था में जांच के समय किया जाता है। रोग की पहचान के लिए किए जाने वाले परीक्षणों से रक्त के नमूनों में ग्लूकोज़ के अनुपयुक्त उच्च स्तर का पता चलता है। गर्भकालीन मधुमेह अध्ययनाधीन आबादी के अनुसार सभी सगर्भताओं के 3-10% को प्रभावित करती है। इसका कोई विशेष कारण नहीं पाया गया है, लेकिन यह माना जाता है कि गर्भावस्था में उत्पन्न हारमोन स्त्री की इंसुलिन के प्रति प्रतिरोधकता को बढ़ा देते हैं, जिससे ग्लूकोज़-सह्यता में कमी हो जाती है।
गर्भकालीन मधुमेह से ग्रस्त स्त्रियों के गर्भ से जन्म लेने वाले शिशुओं में अनेक समस्याएं, जैसे – गर्भकालीन आयु की तुलना में अधिक आकार का होना (जिससे प्रसव के समय कठिनाई हो सकती है), अल्प रक्त शर्करा और पीलिया होने का जोखिम बढ़ जाता है। गर्भकालीन मधुमेह का उपचार संभव है और पर्याप्त रूप से ग्लूकोज़ स्तर पर नियंत्रण प्राप्त करने वाली स्त्रियां इन जोखिमों को प्रभावी रूप से कम कर सकती हैं।
गर्भकालीन मधुमेह से ग्रस्त स्त्रियों को गर्भावस्था के बाद टाइप 2 मधुमेह मेलिटस (या, बहुत विरल रूप से, सुषुप्त स्वक्षम मधुमेह या टाइप 1) होने का अधिक जोखिम होता है, जबकि उनकी संतान को बाल्यकाल का मोटापा औऱ आगे चलकर टाइप 2 मधुमेह होने की संभावना होती है। अधिकतर रोगियों का इलाज केवल आहार में परिवर्तन और मध्यम व्यायाम द्वारा किया जाता है किंतु कुछ लोगों को इंसुलिन समेत मधुमेह-निरोधी दवाएं लेनी पड़ती हैं।
गर्भकालीन मधुमेह को “गर्भावस्था में किसी भी तरह की ग्लूकोज़ असह्यता की शुरूआत या प्रथम पहचान” के रूप में परिभाषित किया जाता है। यह परिभाषा इस संभावना को ध्यान में रखती है कि रोगियों में मधुमेह पहले से हो पर इसका निदान न हुआ हो, या गर्भावस्था में मधुमेह मेलिटस उत्पन्न हुई हो. निदान का इस बात से कोई संबंध नहीं है कि गर्भ की समाप्ति के बाद लक्षण कम होते हैं या नहीं.[
प्रसवकालीन परिणामों के मधुमेह के प्रकारों के प्रभाव पर किए जाने वाले शोध का मार्ग प्रशस्त करने वाले प्रिसिला व्हाइट के नाम पर आधारित का प्रयोग ज्यादातर माता एवं भ्रूण के जोखिम का अनुमान लगाने के लिये किया जाता है। यह गर्भकालीन मधुमेह (टाइप ए) और गर्भाधान के पहले से मौजूद मधुमेह (सगर्भपूर्व मधुमेह) के बीच अंतर स्थापित करता है। इन दोनो समूहों को उनसे संबंधित जोखिम और उपचार के अनुसार आगे उपविभाजित किया गया है।
गर्भकालीन मधुमेह (गर्भावस्था में उत्पन्न मधुमेह) के 2 उपप्रकार हैं:
- टाइप ए1 (Type A1): असामान्य मौखिक ग्लूकोज़ सह्यता परीक्षण (ओजीटीटी (OGTT)) लेकिन भूखे रहने और भोजन के 2 घंटे बाद सामान्य रक्त ग्लूकोज़ स्तर होना; इसमें आहार का संशोधन ग्लूकोज़ स्तर को नियंत्रित करने के लिये पर्याप्त है।
- टाइप ए2 (Type A2): असामान्य ओजीटीटी (OGTT) और भूखे रहने और/या भोजन के बाद असामान्य ग्लूकोज़ स्तर-इंसुलिन या अन्य दवाओं के द्वारा अतिरिक्त उपचार की आवश्यकता होती है।
गर्भाधान के पहले से मौजूद मधुमेह के दूसरे समूह को भी विभिन्न उपप्रकारों में विभाजित किया गया है।
गैर-चुनौतीपूर्ण रक्त ग्लूकोज़ परीक्षण
जब भूखे रहने के बाद प्लाज्मा ग्लूकोज़ स्तर 126 मिग्रा/डीएल (7.0 मिलीमॉल/ली) से अधिक हो, या किसी भी अवसर पर 200 मिग्रा/डीएल (11.1मिलीमॉल/ली) से अधिक हो और अगले दिन इसकी पुष्टि हो जाए तो जीडीएम (GDM) का निदान हो जाता है और आगे किसी जांच की आवश्यकता नहीं होती. ये परीक्षण पहली प्रसूतिपूर्व निरीक्षण के समय किये जाते हैं। ये रोगी के लिये सुखद और सस्ते होते हैं, लेकिन मध्यम संवेदनशीलता, कम विशिष्टता और उच्च मिथ्या सकारात्मक दर के कारण अन्य परीक्षणों की अपेक्षा कम उपयोगी होते हैं।
स्क्रीनिंग ग्लूकोज़ चुनौती परीक्षण

स्क्रीनिंग ग्लूकोज़ चुनौती परीक्षण (जिसे कभी-कभी ओ’सुलिवान परीक्षण भी कहते हैं) 24-28 सप्ताहों में किया जाता है और इसे मौखिक ग्लूकोज़ सह्यता परीक्षण (ओजीटीटी (OGTT)) का सरलीकृत रूप माना जा सकता है। इसमें 50 ग्राम ग्लूकोज़ का घोल पीने के 1 घंटे बाद रक्त स्तरों की जांच की जाती है।
यदि 140 मिग्रा/डीएल (7.8 मिलीमॉल/ली) की सीमा निर्धारित की जाए, तो जीडीएम (GDM) से ग्रस्त 80% स्त्रियों का निदान हो सकता है। यदि यह सीमा घटा कर 130 मिग्रा/डीएल कर दी जाए तो जीडीएम (GDM) के 90% मामलों का निदान हो सकता है, लेकिन इस स्थिति में अधिक स्त्रियों को अनावश्यक रूप से ओजीटीटी (OGTT) करना पड़ेगा.
मौखिक ग्लूकोज़ सह्यता परीक्षण
ओजीटीटी (OGTT) रात भर 8 से 14 घंटों तक भूखा रहने के बाद सुबह किया जाना चाहिये. पिछले तीन दिनों में रोगी को अनियंत्रित आहार (कम से कम 150 ग्राम कार्बोहाइड्रेट प्रतिदिन) और असीमित शारीरिक गतिविधि करनी चाहिये. उसे जांच के दौरान बैठे रहना चाहिये और धूम्रपान नहीं करना चाहिये.
इस परीक्षण में ग्लूकोज़ युक्त घोल पिलाने के बाद शुरू में और फिर निश्चित अंतरालों पर ग्लूकोज़ को स्तर मापे जाते हैं।
अधिकतर नैशनल डायबिटीज़ डाटा ग्रुप (एनडीडीजी (NDDG)) के निदान मापदंडों का प्रयोग किया जाता रहा है, लेकिन कुछ केंद्र कारपेंटर और कूस्टन मापदंडों पर विश्वास करते हैं, जिसमें सामान्य की सीमा कम रखी गई है। एनडीडीजी (NDDG) मापदंडों की तुलना में कारपेंटर और कूस्टन मापदंडों द्वारा अधिक खर्च पर और बिना बेहतर प्रसूतिपश्चात् परिणामों के प्रमाण के, 54 प्रतिशत अधिक गर्भवती स्त्रियों में गर्भकालीन मधुमेह का निदान होता है।
अमेरिकन डायबिटीज़ एसोसिएशन[[]] 100 ग्राम ग्लूकोज़ के ओजीटीटी (OGTT) के समय निम्न आंकड़ों को असामान्य मानता है:
- निराहार रक्त ग्लूकोज़ स्तर ≥95 mg/dl (5.33 mmol/L)
- 1 घंटे का रक्त ग्लूकोज़ स्तर ≥180 mg/dl (10 mmol/L)
- 2 घंटे रक्त ग्लूकोज स्तर 155 मिलीग्राम ≥/डेसीलीटर (8.6 mmol/एल)
- 3 घंटों का रक्त ग्लूकोज़ स्तर ≥140 mg/dl (7.8 mmol/L)
एक वैकल्पिक परीक्षण में 75 ग्लकोज का प्रयोग करके पहले और 1 व 2 घंटों के बाद के रक्त ग्लूकोज़ स्तरों को मापा जाता है तथा समान संदर्भ मानों का प्रयोग किया जाता है। इस परीक्षण द्वारा जोखिम य़ुक्त कम स्त्रियों की पहचान होगी और इस परीक्षण व 3 घंटे के 100 ग्राम ग्लूकोज़ परीक्षण के मध्य केवल हल्की सी सहमति दर है।
गर्भकालीन मधुमेह का पता लगाने के लिए इस्तेमाल किए जाने वाले ग्लूकोज़ के मानों का निर्धारण सबसे पहले ओ’सुलिवान और महान (1964) ने भविष्य में टाइप 2 मधुमेह के विकसित होने के जोखिम पता लगाने के लिए बनाए गए एक पूर्वव्यापी समूह अध्ययन (100 ग्राम ग्लूकोज़ ओजीटीटी (OGTT) का प्रयोग करके) में किया था। इन मानों को पूर्ण रक्त का प्रयोग करके किया गया और इसके सकारात्मक होने के लिये दो परिणामों को इस मान से अधिक आना आवश्यक था। आगे प्राप्त जानकारी से ओ’सुलिवान के मापदंडों में संशोधन किये गए। जब रक्त ग्लूकोज़ के निर्धारण के तरीके पूर्ण रक्त से शिरा के प्लाज्मा नमूनों में बदले तो जीडीएम (GDM) के मापदंड भी बदल गए।
मूत्र ग्लूकोज परीक्षण
जीडीएम (GDM) से ग्रस्त स्त्रियों के मूत्र में उच्च ग्लूकोज़ स्तर (ग्लुकोसूरिया) हो सकते हैं। यद्यपि डिपस्टिक परीक्षण का बड़े पैमाने पर प्रयोग किया जाता है, इसका निष्पादन अच्छा नहीं है और नियमित डिपस्टिक परीक्षण के बंद कर देने पर भी सार्वभौमिक जांच के समय अल्पनिदान नहीं देखा गया है। गर्भावस्था में बढ़ी हुई ग्लॉमेरूलार फिल्ट्रेशन दर के कारण कुछ 50% स्त्रियों के मूत्र में डिपस्टिक परीक्षणों में ग्लूकोज़ पाया जाता है। जीडीएम (GDM) के लिये ग्लुकोसूरिया की संवेदनशीलता पहले 2 त्रैमासिकों में केवल 10% के करीब होती है और सकारात्मक पूर्वानुमान मूल्य लगभग 20% है।
जोखिम घटक
गर्भकालीन मधुमेह के विकसित होने के पारंपरिक जोखिम कारक निम्न हैं
- गर्भकालीन मधुमेह या पूर्वमधुमेह, ग्लूकोज़ असह्यता, या भूखे रहने पर रक्तशर्करा की अधिकता का पहले कभी किया गया निदान
- किसी प्रथम दर्जे के संबंधी में टाइप 2 मधुमेह का पारिवारिक इतिहास
- माता की उम्र – स्त्री की उम्र के बढ़ने के साथ उसका जोखिम घटक भी बढ़ता है (विशेषकर 35 वर्ष से अधिक की स्त्रियों के लिये)
- नस्लीय पृष्ठभूमि – (अफ्रीकी-अमेरिकी, अफ्रीकी-कैरिबियाई, मूल अमेरिकी, हिस्पैनिक, प्रशांत द्वीपनिवासी और दक्षिण एशियाई मूल के लोगों में उच्चतर जोखिम कारक होते हैं)
- अधिक वजन, मोटापा या अत्यधिक मोटापा जोखिम को क्रमशः 2.1, 3.6 और 8.6 के कारक के द्वारा बढ़ा देता है।
- कोई पूर्व गर्भाधान, जिसमें बच्चे का जन्मभार उच्च रहा हो (>90वां सेंटाइल, या >4000 ग्राम (8 पौंड12.8 औंस))
- पिछली असफल प्रसूति का इतिहास
इसके अतिरिक्त, आंकड़े यह दर्शाते हैं कि धूम्रपानकर्ताओं में जीडीएम (GDM) का जोखिम दोगुना होता है। बहुपुटिक अंडाशय रोगसमूह PCOD भी एक जोखिम घटक है, हालांकि इससे संबंधित प्रमाण विवादास्पद हैं। कुछ अध्ययनों में और विवादास्पद जोखिम घटकों, जैसे छोटे कद, पर ध्यान दिया गया है।
जीडीएम (GDM) से ग्रस्त लगभग 40-60% स्त्रियों में कोई प्रत्यक्ष जोखिम घटक नहीं पाया जाता है, इसलिये कई लोग सभी स्त्रियों की जांच की सलाह देते हैं। गर्भकालीन मधुमेह से ग्रस्त स्त्रियों में कोई लक्षण नहीं होते हैं (व्यापक जांच की एक और वजह), लेकिन कुछ स्त्रियों में अधिक प्यास, अधिक पेशाब होना, थकान, मतली और उल्टी, मूत्राशय का संक्रमण, फफूंदी का संक्रमण और धुंधली दृष्टि आदि देखे जा सकते हैं।
विकारीशरीरक्रिया
इंसुलिन की तेज और ग्लूकोज चयापचय पर प्रभाव.अपने इंसुलिन रिसेप्टर (1) कोशिका झिल्ली जो बारी में कई प्रोटीन सक्रियण कास्केड्स को शुरू करने के लिए बांधता है। (2) ये हैं: प्लाज्मा झिल्ली और ग्लूकोज की बाढ़ को ट्रांसपोर्ट करने के लिए गल्ट-4 (3), ग्लाइकोजन संश्लेषण (4), ग्लूकोज़ के (5) और फैटी एसिड संश्लेषण शामिल हैं (6).
गर्भकालीन मधुमेह की निश्चित क्रियाविधि की जानकारी ज्ञात नहीं है। जीडीएम (GDM) का विशेष चिन्ह इंसुलिन के प्रति बढ़ी हुई प्रतिरोधकता है। ऐसा अनुमान है कि गर्भाधान के हारमोन और अन्य घटक इंसुलिन के इंसुलिन ग्राहक से बंधन की क्रिया में हस्तक्षेप करते हैं। यह हस्तक्षेप संभवतः इंसुलिन ग्राहक के पीछे के कोशिका संकेतक मार्ग के स्तर पर होता है।. चूंकि इंसुलिन अधिकांश कोशिकाओँ में ग्लूकोज़ के प्रवेश को बढ़ावा देता है, इंसुलिन-प्रतिरोध ग्लूकोज़ को उचित रूप से कोशिकाओं में प्रवेश करने से रोकता है। इसके परिणामस्वरूप ग्लूकोज़ रक्तप्रवाह में ही रह जाता है जिससे उसमें ग्लूकोज़ के स्तर बढ़ जाते हैं। इस प्रतिरोध से निपटने के लिये और इंसुलिन की जरूरत पड़ती है – सामान्य गर्भवस्था की अपेक्षा 1.5-2.5 गुना और अधिक इंसुलिन उत्पन्न होता है।
इंसुलिन प्रतिरोध गर्भावस्था के दूसरे त्रैमास में होने वाली सामान्य क्रिया है, जो उसके बाद टाइप 2 मधुमेह से ग्रस्त अगर्भवती रोगियों के स्तरों तक बढ़ जाती है। ऐसा समझा जाता है कि यह प्रक्रिया विकसित हो रहे भ्रूण के लिये ग्लूकोज़ की आपूर्ति निश्चित करती है। जीडीएम (GDM) से ग्रस्त स्त्रियों में एक इंसुलिन प्रतिरोध होता है, जिसकी पूर्ति वे अग्न्याशय की β-कोशिकाओं के बढ़े हुए उत्पादन के द्वारा नहीं कर सकतीं. अपरा के हारमोन और कुछ हद तक गर्भावस्था में बढ़े हुए वसा संग्रह इंसुलिन प्रतिरोध में मध्यस्थता करते हैं। कॉर्टीसॉल और प्रोजेस्टेरॉन मुख्य अपराधी होते हैं, पर मानवीय अपरा लैक्टोजेन, प्रोलैक्टिन और एस्ट्रेडियॉल भी इसमें भाग लेते हैं।
यह स्पष्ट नहीं है कि क्यों कुछ रोगी उनकी इंसुलिन की जरूरतों को संतुलित करने में असमर्थ होते हैं, जिससे उनमें जीडीएम (GDM) का विकास हो जाता है, इसकी टाइप 2 मधुमेह की तरह ही विभिन्न व्याख्याएं की गई हैं – स्वक्षमता, एकल जीन उत्परिवर्तन, मोटापा और अन्य क्रियाएं.
ग्लूकोज़ के (जीएलयूटी3 (GLUT3) वाहकों द्वारा सुगमित प्रसार द्वारा) अपरा में प्रवेश करने के कारण भ्रूण को उच्च ग्लूकोज़ स्तरों का सामना करना पड़ता है। इससे भ्रूण के इंसुलिन स्तर बढ़ जाते हैं (इंसुलिन स्वतः अपरा के पार नहीं जा सकता है). इंसुलिन के विकास-उत्तेजक प्रभावों के कारण अत्यधिक विकास और एक बड़े शरीर की उत्पत्ति हो सकती है (विराटकायता). जन्म के बाद, उच्च ग्लूकोज़ वातावरण गायब हो जाता है, जिससे उन नवजात शिशुओं में इंसुलिन का अधिक उत्पादन होता जाता है और रक्त में ग्लूकोज़ के स्तर कम होने की स्थिति (अल्परक्तशर्करा) उत्पन्न हो सकती है।

खाली पेट की गयी जाँच
खाली पेट अर्थात इस तरह के जाँच के लिए कुछ घंटे पहले से ही रोगी को कुछ भी खाद्यपदार्थ खाने से मना कर दिया जाता है। विशेषकर जाँच के 12 घंटे पहले से ही खान-पान बंद कर दिया जाता है। जाँच के पहले के 12 घंटों में व्यक्ति को पानी के अलावा और कुछ भी ग्रहण नहीं करना होता है।
एक सामान्य व्यक्ति के रक्त में शुगर/ग्लूकोस की 80 से 120 mg/dl तक की मात्रा ग्लूकोस का सामान्य स्तर होता है।
अगर जाँच में यह मात्रा 120 से 140 mg/dl तक के बीच में आई तो यह डायबिटीज की शुरुआती अवस्था मानी जाती है और मात्रा अगर 140mg/dl से ज्यादा आई है तो यह गर्भावधि मधुमेह की जड़ की अवस्था मानी जाती है। अर्थात आम भाषा में 140mg /dl पर व्यक्ति गंभीर वाली डायबिटीज का शिकार हुआ माना जाता है।
खाना खाने के बाद की जाँच
अब पहले जाँच में आए परिणाम को सुनिश्चित करने के लिए कई बार इस दूसरे जाँच की ओर देखा जाता है । इस जाँच में खाना खाने के 2 घंटे बाद अगर रक्त में शुगर का स्तर 120 -125 mg/dl से कम पाया जाता है तो यह सामान्य अवस्था मानी जाती है और अगर इसकी मात्रा 145mg/dl आती है तो यह गर्भावधि मधुमेह की निशानी मानी जाती है।
गर्भावधि मधुमेह(गेस्टेशनल डायबिटीज) के बचाव और इलाज
गर्भावधि मधुमेह(गेस्टेशनल डायबिटीज) हो जाने पर डॉक्टर की ही सलाह लेनी चाहिए और डॉक्टर से ही इलाज करवाना चाहिए। लेकिन गर्भावधि मधुमेह हो जाने पर उसे नियंत्रित करने के लिए कुछ उपाय है, जिसका पालन ना केवल मधुमेह के रोगियों को बल्कि सामान्य व्यक्ति को भी करना चाहिए जिससे वे मधुमेह के शिकार ना हो।
- तनाव और चिंता से जितना हो सके दूर रहें
- व्यायाम और मैडिटेशन नियमित रूप से करें
- अच्छी और भरपूर नींद लें
- अपने वजन को नियंत्रण में रखें
- संतुलित आहार का सेवन करें
- फ़ूड या जंक फ़ूड और मीठे खाद्यपदार्थों के सेवन से परहेज करें
- डायबिटीज के मरीजों को कपालभाति प्राणायाम, अनुलोम विलोम और मंडूकासन अवश्य करने चाहिए
- त्वचा के संक्रमण से बचने के लिए किसी भी तरह के शारीरिक चोट से बचें और यदि चोट लगे तो उसे नजरअंदाज ना करें
- नियमित रूप से शुगर लेवल की जाँच करते रहें
- डॉक्टर की सलाह लिए बिना किसी भी तरह की दवाई का सेवन ना करें
- धूम्रपान, चीनी, मिठाई, ग्लूकोज, मुरब्बा, गुड़, आइसक्रीम, केक, पेस्ट्री, मीठा बिस्कुट, चॉकलेट, शीतल पेय, गाढ़ा दूध, क्रीम, तला हुआ भोजन, मक्खन, घी, और हाइड्रोजनीकृत वनस्पति तेल, सफेद आटा, जंक फूड, कुकीज़, डिब्बा बंद और संरक्षित खाद्य पदार्थ, इत्यादि से परहेज करें।
आपके शरीर पर गर्भावधि मधुमेह(गेस्टेशनल डायबिटीज)का क्या प्रभाव पड़ता है ?
ब्लड शुगर आपके स्वास्थ्य का अक्सर कम करने वाला घटक है। जब यह समय की लंबी अवधि से बाहर हो जाता है, तो यह मधुमेह में विकसित हो सकता है। मधुमेह आपके शरीर को इंसुलिन का उत्पादन या उपयोग करने की क्षमता को प्रभावित करता है, एक हार्मोन जो आपके शरीर को ग्लूकोज (चीनी) को ऊर्जा में बदलने की अनुमति देता है।
गर्भावधि मधुमेह(गेस्टेशनल डायबिटीज)होने पर आपके शरीर में कौन से लक्षण हो सकते हैं।
आम तौर पर खाने या पीने के बाद, आपका शरीर आपके भोजन से शर्करा को तोड़ देगा और उन्हें आपकी कोशिकाओं में ऊर्जा के लिए उपयोग करेगा। इसे पूरा करने के लिए, आपके अग्न्याशय को इंसुलिन नामक एक हार्मोन का उत्पादन करने की आवश्यकता होती है। इंसुलिन वह है जो रक्त से चीनी को खींचने और इसे उपयोग, या ऊर्जा के लिए कोशिकाओं में डालने की प्रक्रिया को सुविधाजनक बनाता है। यदि आपको गर्भावधि मधुमेह है, तो आपका अग्न्याशय या तो बहुत कम इंसुलिन पैदा करता है या कोई भी नहीं। इंसुलिन का प्रभावी ढंग से उपयोग नहीं किया जा सकता है। यह रक्त शर्करा के स्तर को बढ़ाने की अनुमति देता है जबकि आपकी बाकी कोशिकाएं बहुत जरूरी ऊर्जा से वंचित रहती हैं। इससे शरीर की हर बड़ी प्रणाली को प्रभावित करने वाली कई तरह की समस्याएं हो सकती हैं
क्या गर्भावधि मधुमेह(गेस्टेशनल डायबिटीज) स्थायी होता है ?
हाल ही में किए गए एक अध्ययन में, यह पता चला कि जो महिलाएं बाद की उम्र में गर्भावस्था का प्रयास करती हैं, उनमें गर्भावधि मधुमेह के साथ-साथ मोटापे से ग्रस्त और धूम्रपान करने वाली महिलाओं में होने का खतरा अधिक होता है। यह निश्चित रूप से चिंता का कारण है क्योंकि अधिक कामकाजी महिलाएं बाद की उम्र में गर्भावस्था पसंद करती हैं और एक उन्नत मातृ आयु गर्भावधि मधुमेह से जुड़ी होती है। जेस्टेशनल डायबिटीज से मैक्रोसोमिया (उच्च जन्म वजन), स्टिलबर्थ, श्वसन संकट सिंड्रोम और बाद में जीवन में बच्चे को मधुमेह होने का खतरा बढ़ जाता है।
गर्भावधि मधुमेह(गेस्टेशनल डायबिटीज)बॉर्डरलाइन क्या है ?
महिलाओं द्वारा बताई जा रही सबसे बड़ी समस्याओं में से एक वे ’बॉर्डरलाइन’ हैं, यह है कि कई महिलाओं का मानना है कि उन्हें गलत तरीके से पेश किया गया है, उन्हें गर्भावधि मधुमेह नहीं है या ऐसा नहीं है कि यह ‘बुरा’ है। कई लोग मानते हैं कि उन्हें एक अलग आहार का पालन करने की आवश्यकता नहीं है और उन्हें निश्चित रूप से किसी भी बिंदु पर दवा या इंसुलिन की आवश्यकता नहीं होगी।
वित्तीय वर्ष 2016-17 में गर्भावस्था में मधुमेह की पहचान एवं प्रबंधन हेतु 18 मण्डलीय मुख्यालयों पर पायलेट योजना स्वीकृत की गयी थी, जिसकी धनराशि का वर्ष 2017-18 में उपयोग किया जाना है। इस हेतु जनपदों को ग्लूकोमीटर, लैन्सेट, स्ट्रिप एवं ग्लूकोज के क्रय हेतु बजट आंवटन एवं क्रय हेतु (आर0सी0 दर सहित) विस्तृत दिशा-निर्देश मातृ स्वास्थ्य अनुभाग द्वारा दिनांक 20 मई 2017 को पत्रांक-एन0एच0एम0/ एस0पी0एम0यू0/मातृ स्वा0/जी0डी0एम0/137/2017-18/1239-17 (प्रतिलिपि संलग्न) एवं दिनांक 27 जून 2017 को पत्रांक-एन0एच0एम0/एस0पी0एम0यू0/मातृ स्वा0/जी0डी0एम0/137/2017-18/2605-17 के द्वारा प्रेषित किये गये हैं (प्रतिलिपि संलग्न)।
इस सम्बन्ध में प्रशिक्षकों का प्रशिक्षण 25.4.2017 को राज्य स्तर पर किया जा चुका है। इसके पश्चात जनपद में 03 दिवसीय प्रशिक्षण हेतु दिशा-निर्देश दिनांक 28.4.2017 को पंत्राक-एस0पी0एम0यू0/मातृस्वा0/ जी0डी0एम0/137/2017-18/608-18 द्वारा प्रेषित किये गये है जो माह जुलाई तक पूर्ण हो जायेंगे। इसके पश्चात ए0एन0एम0 एवं ब्लाक स्तर पर प्रशिक्षण दिनांक 17.07.2017 से प्रारम्भ हो जाना है, जिसके लिये दिनांक 12.07.2017 को पंत्राक-एस0पी0एम0यू0 / मातृस्वा0 / जी0डी0एम0/137/2017-18/3522-18 द्वारा प्रेषित किये गये है।
प्रदेश में गर्भावस्था में मधुमेह की जाँच एवं प्रबन्धन हेतु विस्तृत दिशा-निर्देश
भारत में गर्भावस्था में मधुमेह की दर लगभग 10 से 14 प्रतिशत है। उत्तर प्रदेश में लगभग 9,00,000 गर्भवती महिलाये इससे पीड़ित हैं। अब तक समुदाय में गर्भवती महिलाओं में जी0डी0एम0 की जाँच नही हो पा रही थी। गर्भावस्था में मधुमेह से पीडित महिलाओं में यदि समय से उपचार नही हो पाता है, तो आगे चलकर प्रसूता एवं गर्भस्थ शिशु में जटिलातायें हो सकती है एवं प्रसूता एवं शिशु भविष्य में टाइप-2 मधुमेह से ग्रसित हो सकता है।
गर्भावस्था में मधुमेह से होने वाली जटिलतायें-
1. गर्भवती में होने वाली जटिलतायें
ऽ पॉलीहाइड्रोएमनियोस
ऽ प्री-एक्लेम्पिसिया
ऽ प्रोलॉन्गड लेबर
ऽ ऑब्सट्रक्टेड लेबर
ऽ सिजेरियन सेक्शन
ऽ यूट्राइन एटोनी (गर्भाशय का प्रसव उपरान्त न सिकुड पाना)
ऽ पोस्टपार्टम हेमरेज
ऽ इन्फेक्शन
2. गर्भस्थ शिशु में होने वाली जटिलतायें-
ऽ स्पॉन्टेनियस अबॉर्शन
ऽ गर्भस्थ शिशु की मृत्यु
ऽ स्टिल बर्थ
ऽ बर्थ डिफेक्ट
ऽ शोल्डर डिस्टोसिया (शिशु का आकार में वृद्धि का कारण)
ऽ बर्थ इन्जरी
ऽ नवजात शिशु में ग्लूकोज की कमी
ऽ इन्फेन्ट रेस्पिरेट्ररी डिस्ट्रेस सिम्ड्रोम
भारत सरकार द्वारा सभी महिलाओं के लिये गर्भावस्था में मधुमेह की पहचान एवं उपचार व्यवस्था के लिये दिशा-निर्देश बनाये गये है। वित्तीय वर्ष 2016-17 में गर्भावस्था में मधुमेह की पहचान एवं प्रबन्धन हेतु 18 मण्डलीय मुख्यालय पर पायलेट योजना स्वीकृत की गयी थी, जिस हेतु ग्लूकोमीटर, लेन्सेट, स्ट्रिप, ग्लूकोज के पैकेट, इन्सयूलिन सिरिंज एवं मिक्सटार्ड इन्सयूलिन का क्रय किया जाना था परन्तु वर्ष 2016-17 में यह पायलेट योजना शुरू नही हो पायी थी। अतः इस धनराशि को वर्ष-2017-18 के लिये कमिट कराया गया था। आर0सी0 होने के उपरान्त जनपदों को ग्लूकोमीटर, लेन्सेट स्ट्रिप एवं ग्लूकोज के पैकट के आर0सी0 दर एवं क्रय हेतु धनराशि दिशा-निदेर्शों के साथ अवमुक्त किये जा चुके हैं।
गर्भावस्था में मधुमेह की जाँच 18 मण्डलों के उपकेन्द्र एवं अन्य स्वास्थ्य इकाइयों पर एवं ए0एन0एम0 द्वारा वी0एच0एन0डी0 सत्र पर की जानी है। इस हेतु प्रत्येक ए0एन0एम0 को ग्लूकोमीटर,लेन्सेट, स्ट्रिप एवं ग्लूकोज के पैकेट उपलब्ध कराये जाने है, जिससे वी0एच0एन0डी0 पर भी गर्भवती महिलाओं की अन्य जाँचों के साथ जी0डी0एम0 की जाँच की जा सके एवं गर्भावस्था में मधुमेह से पीड़ित महिलाओं का उपचार एवं प्रबन्धन किया जा सके।
सामुदायिक स्तर पर मधुमेह की जाँच एवं उपचार हेतु फ्लो-चार्ट निम्नवत् है-
प्रशिक्षण-
इस योजना के अर्न्तगत सभी चिकित्सा इकाइयों एवं आउट-रीच सत्रों में गर्भवती महिला की नियमित जाँच की जायेगी तथा मधुमेह प्रभावित गर्भवती महिलाओं को स्वास्थ्य इकाइयों में प्रबन्धन हेतु संदर्भित किया जायेगा। अतः इस कार्यक्रम के लिये सभी स्वास्थ्य कर्मियो को प्रशिक्षित किया जा रहा है। इसके लिये राज्य स्तर पर प्रशिक्षकों का प्रशिक्षण पूर्ण कर लिया गया है। जनपद स्तर पर प्रशिक्षकों का प्रशिक्षण एवं जिला एवं ब्लॉक स्तर के चिकित्सकों का प्रशिक्षण क्रियाशील है। इसके पश्चात ए0एन0एम0 का प्रशिक्षण किया जाना है, जिसमें उन्हें गर्भावस्था के विषय में जानकारी दी जायेगी एवं ग्लूकोमीटर, स्ट्रिप, लेन्सेट के प्रयोग के विषय में प्रायोगिक प्रशिक्षण दिया जायेगा, जिससे ए0एन0एम0 का गर्भावास्था में मधुमेह की जाँच करने का कौशल विकसित हो जायेगा।
75 ग्राम ग्लूकोज पॉकेट के प्रयोग हेतु दिशा निर्देश-
कुल ए0एन0सी0 का लगभग 10 से 14 प्रतिशत गर्भवती महिलायें गर्भावस्था जनित मधुमेह से पीड़ित हो सकती हैं।
अतः समस्त गर्भवती महिलाओं की 02 बार (प्रथम भ्रमण पर एवं 24-28 हफ्ते में) जी0डी0एम0 की जाँच अवश्य की जानी है।
गर्भवती महिला की प्रथम ए0एन0सी0 चेकअप के दौरान मधुमेह की जाँच की जानी है, जिसके लिये गर्भवती महिला को 75 मिली ग्राम ग्लूकोज का एक पैकेट घोल कर पिलाने के उपरान्त, 02 घण्टे पश्चात प्लाजमा ग्लूकोज की जाँच की जायेगी। यदि यह जाँच नकारात्मक- छमहंजपअम (02ीतच्ळढ140उहध्कस) होती है तो 24-28 हफ्ते में यह जाँच पुनः की जायेगी। इस प्रकार प्रत्येक गर्भवती महिला की ए0एन0सी0 के दौरान 02 बार 75 ग्राम ग्लूकोज पिलाकर मधुमेह की जाँच की जानी है।
यदि मधुमेह की जाँच पॉजीटिव (02ीतच्ळ≥140उहध्कस) है तो गर्भवती महिला को मधुमेह के लिये पॉजीटिव माना जायेगा। इसके पश्चात गर्भवती महिला को स्वास्थ्य इकाई पर रिफर किया जायेगा, जहाँ चिकित्सक द्वारा उसे 02 सप्ताह के लिये मेडिकल न्यूट्रिशिन थैरेपी (डछज्द्ध (अर्थात् भोजन एवं हल्के-फुल्के व्यायाम) द्वारा प्लाजमा ग्लूकोज को कम करने हेतु प्रबन्धन किया जायेगा। 02 सप्ताह पश्चात पोस्ट पैरेन्डियल प्लाज्मा ग्लूकोज (पी0पी0पी0जी0-दोपहर के भोजन के 02 घण्टे के पश्चात ग्लूकोमीटर द्वारा ग्लूकोज की जाँच) ए0एन0एम0 द्वारा किया जायेगा। यदि 02 घण्टे पश्चात पी0पी0पी0जी0 नकारात्मक-छमहंजपअम (02ीतच्च्च्ळढ120उहध्कस) है तो यह जाँच द्वितीय एवं तृतीय त्रैमास(प्रत्येक 02 हफ्ते पश्चात) में प्रसव तक की जायेगी। यदि जाँच पॉजीटिव है तो दिशा निर्देशों के अनुसार चिकित्सक द्वारा स्वास्थ्य इकाई पर इन्स्युलिन थैरेपी शुरू कर दी जायेगी। पॉजीटिव जी0डी0एम0 वाली गर्भवती महिलाओं में से 10 प्रतिशत को इन्स्युलिन लेने की आवश्यकता हो सकती है।
इन्स्युलिन लेने वाली प्रत्येक गर्भवती महिला की पी0पी0पी0जी0 (भोजन के 02 घण्टे के बाद) जाँच प्रत्येक 15 दिन बाद की जायेगी, जब तक उसका प्रसव नही हो जाता है। यह जाँच इन्स्युलिन की खुराक को रेग्युलेट करने हेतु की जानी है। जिन महिलाओं में मधुमेह की जाँच पॉजीटिव पायी जाये उनकी पुनः जाँच के लिये 75 ग्राम ग्लूकोज का उपयोग नही किया जाना है। इन महिलाओं का केवल पी0पी0पी0जी0 (अर्थात् दोपहर के भोजन उपरान्त) 02 घण्टे उपरान्त किया जाना है।
प्रसवोपरान्त 06 सप्ताह बाद इन महिलाओं में पुनः 75 मिली ग्राम ग्लूकोज का एक पैकेट घोल कर पिलाने के 02 घण्टे उपरान्त प्लाजमा ग्लूकोज की जाँच की जायेगी।
उपचार-
गर्भावास्था में मधुमेह के उपचार हेतु 02 व्यवस्थायें की जानी है-
. एम0एन0टी0 में सै़द्धान्तिक तौर पर गर्भावास्था में मधुमेह से पीड़ित महिला को पोषण सम्बन्धी जानकारी दी जानी अति आवश्यक है, जिससे वह समझ सके कि-
गर्भवती माँ एवं गर्भस्थ शिशु के विकास के लिये पोषण युक्त आदर्श भोजन क्या है।
गर्भस्थ शिशु के विकास के लिये उपयुक्त वनज में बढ़ोत्तरी कितनी होनी चाहिये।
खून में सामान्य ग्लूकोज स्तर को प्राप्त करने एवं बनाये रखने के लिये कब/कितना भोजन करना है एवं कौन से हल्के-फुल्के व्यायाम करने है।
यह सब किसी चिकित्सक की देख-रेख में ही किया जाना आवश्यक है। अतः मधुमेह की पॉजीटिव जाँच वाली गर्भवती महिला को स्वास्थ्य इकाई पर चिकित्सक द्वारा डमकपबंस छनजतपजपवद ज्ीमतंचल दी जानी है, जिसे ए0एन0एम0 द्वारा अनुसरण कराया जाना है, जिसके लिये सभी चिाकित्सा इकाइयों के चिकित्सकों को प्रशिक्षित किया जा रहा है।
डमकपबंस डंदंहमउमदज ;प्देनसपद ज्ीमतंचलद्ध. जिन गर्भवती महिलाओं की मधुमेह की पॉीटिव जाँच के पश्चात एम0एन0टी0 देने के 02 सप्ताह बाद भी जी0डी0एम0 नियंत्रण नही हो पा रहा है, उनके लिये केवल न्स्युलिन थैरेपी दी जानी है। जी0डी0एम0 से प्रभावित गर्भवती महिलाओं में मधुमेह का नियंत्रण करने हेतु
फ्लो-चार्ट निम्नवत है-
नोटः गर्भवती महिलाओं द्वारा मधुमेह की गोलियों का सेवन नहीं किया जाना है क्योंकि यह सुरक्षित नही है।
इन्स्युलिन के लिये भारत सरकार द्वारा दिये गये दिशा-निर्देशों के अनुसार-
1. यह इन्जेक्शन केवल ैनइबनजंदमवनेसल ; त्वचा की निचली सतह परद्ध लगाया जाना है
2. इन्स्युलिन इन्जेक्शन लगाने का स्थल
जाँघ के सामने अथवा बाहरी स्थान पर
पेट के ऊपर
3. इन्स्युलिन सीरिंज, वॉयल एवं इन्स्युलिन के सम्बन्ध में
इन्स्युलिन सीरिंज- 40 प्न् का प्रयोग किया जायेगा। यदि उचित तरीके से प्रयोग किया जाये तो, 01 इन्स्युलिन सीरिंज का प्रयोग 14 इन्जेक्शन लगाने के लिये किया जा सकता है।
इन्स्युलिन वॉयल-40 प्न्ध्उस का प्रयोग किया जायेगा। इन्स्युलिन को रेफ्रिजरेटर में 04 से 08 डिग्री सेन्टीग्रेट (रेफ्रिजरेटर के दरवाजे का तापमान) पर सुरक्षित रखा जाना है। प्रयोग में लायी हुयी इन्स्युलिन वॉयल को भी ठण्डे स्थान पर रखा जाना है। यदि रेफ्रिजरेटर उपलब्ध नही है तो वॉयल को मिट्टी के बर्तन में पानी भरकर रखा जा सकता है। एक बार खुलने पर वॉयल का उपयोग 01 माह के भीतर सुनिश्चित किया जाना है।
किसी भी दशा में रेफ्रिजरेटर के फ्रीजर में रखी हुयी इन्स्युलिन वॉयल का प्रयोग नहीं किया जाना है। यदि भूलवश वॉयल फ्रीजर में रखी गयी है तो इस वॉयल को नष्ट कर दिया जायेगा।
इन्स्युलिन इन्जेक्शन –
इन्स्युलिन लेने वाली गर्भवती महिलाओं में कभी भी रक्त में शक्कर की कमी (भ्लचवहसलबमउपंद्ध हो सकती है। रक्त में 70 मिली ग्राम से कम शक्कर होने (भ्लचवहसलबमउपंद्ध की स्थिति में तत्काल उपचार करना अति आवश्यक है। भ्लचवहसलबमउपं स्थिति को पहचानने के लक्षण-
तत्कालीन लक्षण-
हाथ काँपना, पसीना आना, दिल का तेज तेज धडकना, सिर दर्द, आसानी से थकान होना मुँह का सूखना एवं झुनझुनी इत्यादि।
गम्भीर लक्षण-घबराहट, झुलझुलाहट, आँखों के सामने अँधेरा छा जाना, आसामन्य व्यवहार करना इत्यादि।
कभी कभी दौरे भी पड़ सकते है अथवा पीड़िता बेहोश भी हो सकता है।
यह एक खतरनाक स्थिति है जिसमें विलम्ब करने पर पीड़िता की जान भी जा सकती है।
प्रबन्धन-
1. तत्कालीन लक्षण आते ही गर्भवती महिला को 03 बड़े चम्मच ग्लूकोज – ेनहंत को पानी में घोलकर पिलाना है।
2. गर्भवती महिला को पूर्णतः आराम करना है।
3. 15 मिनट के पश्चात उसे सामान्य भोजन देना है (सब्जी, रोटी, फल जो भी उपलब्ध हो)
4. यदि भ्लचवहसलबमउपं की पुनरावृत्ति होती है तो ग्लूकोज/ेनहंत को दोबारा दिया जाना है।
5. ग्लूकोज के अभाव में 6 बड़े चम्मच चीनी अथवा फलों का रस दिया जा सकता है।
6. स्थिति में उपचार के पश्चात गर्भवती महिला को किसी चिकित्सक के पास संदर्भित किया जाना है।
चिकित्सक द्वारा इन्स्युलिन थैरेपी देने के साथ-साथ गर्भवती महिला को इन्जेक्शन लेने की विधि एवं स्थान के विषय में प्रशिक्षित किया जाना आवश्यक है। गर्भवती महिला को सीरिंज एवं वॉयल के रख-रखाव के विषय में प्रशिक्षित किया जाना है, क्योंकि गर्भवती महिला द्वारा इन्स्युलिन स्वतः घर पर लिया जाना है। इसके साथ ही गर्भवती महिला को भ्लचवहसलबमउपं के विषय में अवगत कराना अति आवश्यक है, जिससे किसी प्रकार की कोई जटिलता उत्पन्न न हो।

गर्भवती महिला की विशेष देख-रेख के सम्बन्ध में-
प्रसव पूर्व देख-भाल-
1. मधुमेह से पीड़ित गर्भवती महिला की स्त्री रोग विशेषज्ञ द्वारा जाँच आवश्यक है। यदि गर्भ का 20 हफ्ते से पहले निदान हो जाता है तो एक अल्ट्रासाउण्ड होना अत्यन्त आवश्यक है जिससे गर्भस्थ शिशु की अवस्था के विषय में जानकारी हो सके।
2. उसके पश्चात् तृतीय त्रैमास के आरम्भ एवं अन्तिम चरणों में भी अल्ट्रासाउण्ड होना आवश्यक है जिससे गर्भस्थ शिशु के विकास एवं एमनियोटिक फ्लूयड के विषय में जानकारी मिल सके।
3. जिन गर्भवती महिलाओं में ब्लड-ग्लूकोज का स्तर नियंत्रण में है, उनमें भारत सरकार द्वारा दिये गये दिशा-निर्देशों के अनुसार नियमित प्रसव पूर्व देख-भाल की जानी है।
4. यदि गर्भवती महिलाओं में ब्लड-ग्लूकोज नियंत्रण में नही है, अथवा कोई जटिलता उत्पन्न होती है, तो उनकी प्रसव पूर्व देख-भाल जाँचें हर दूसरे/तीसरे हफ्ते में की जानी है।
5. प्रत्येक बार गर्भस्थ शिशु के विकास (मैक्रोसोमिया/विकास में रूकावट) एवं पॉलीहाइड्रोएम्नियोस के लिये जाँच की जानी है।
6. इन महिलाओं में उच्च रक्त चाप/पेशाब में प्रोटीन एवं अन्य जटिलताओं के लिये भी निगरानी की जानी है।
7. जिन मधुमेह पीड़ित गर्भवती महिलाओं में समय से पूर्व प्रसव (च्तमजमतउ) कराने की आवश्यकता हो, उन्हें भारत सरकार द्वारा दिये गये दिशा-निर्देशों के अनुसार इन्जेक्शन डेक्सामेथासोन 06 मि0ग्रा0 प्ड 12 घण्टे के अन्तराल पर 02 दिन तक दिया जाना है। इसके पश्चात 72 घण्टे तक इनके ब्लड ग्लूकोज स्तर का निरीक्षण किया जाना है एवं उसके अनुसार इन्स्युलिन की मात्रा को समायोजित किया जाना है।
गर्भवती महिला के गर्भस्थ शिशु की देख-भाल-
1. मधुमेह से पीड़ित गर्भवती महिला के गर्भस्थ शिशु की गर्भाशय में मृत्यु की सम्भावना अधिक होती है, अतः इसके लिये अति सर्तक रहना आवश्यक है।
2. प्रत्येक प्रसव पूर्व जाँच के समय गर्भस्थ शिशु के दिल की धड़कन को सुनना अति आवश्यक है।
3. गर्भवती महिला को प्रत्येक दिवस गर्भस्थ शिशु की गतिविधि (हिलना-डुलना) पर ध्यान रखना आवश्यक है। भोजन के पश्चात गर्भवती महिला को 1-2 घण्टे लेटना चाहिये जिसके दौरान उसे गर्भस्थ शिशु की गतिविधि की टोह लेनी चाहिये। यदि 02 घण्टे में गर्भस्थ शिशु 10 बार हरकत नही करता है, तो उसे स्वास्थ्य कार्यकर्ता से सम्पर्क करना चाहिये एवं उच्च प्राथमिक केन्द्र पर चिकित्सक द्वारा जाँच करानी चाहिये।
प्रसव के समय-
1. जिन गर्भवती महिलाओं का ब्लड ग्लूकोज स्तर सामान्य आता है, उनका प्रसव पास के प्रसव केन्द्र पर किया जा सकता है।
2. मधुमेह पीड़ित गर्भवती महिलाओं (पॉजीटिव) का प्रसव केवल स्त्री रोग विशेषज्ञ की देख-रेख मे ंएफ0आर0यू0 प्रसव केन्द्र पर किया जाना है एवं उसे 01 सप्ताह पूर्व ही केन्द्र पर भर्ती हो जाना चाहिये जिससे उसकी देखभाल अच्छी प्रकार से हो सके।
3. मधुमेह स्वयं में सिजेरियन का संकेतक नही है। अतः जब तक सिजेरियन के लिये कोई उचित कारण न हो, प्रसव सामान्य ही होना चाहिये।
4. यदि गर्भवती महिलायें गर्भावस्था जनित मधुमेह से पीड़ित है तथा जिन्हें इन्स्युलिन दिया जा रहा है, उनकी प्लाज्मा ग्लूकोज की निगरानी ग्लूकोमीटर द्वारा की जानी है।
5. प्रसव के दिन गर्भवती महिला को इन्स्युलिन की सवेरे की खुराक नही दी जायेगी तथा हर 02 घण्टे पर प्लाज्मा ग्लूकोज की जाँच होनी है।
6. प्ट इन्फ्यूजन द्वारा नॉर्मल सलाइन आरम्भ कर उसमें इन्स्युलिन की मात्रा ब्लड लेवल ग्लूकोज के अनुसार रखी जायेगी जैसा की नीचे दी गयी तालिका में दर्शाया गया है।
जी0डी0एम0 पीड़ित प्रसूता की देखभाल –
1. मधुमेह पीड़ित गर्भवती महिलाओं (पॉजीटिव) में प्रसवोपरान्त तीसरे दिन पी0पी0पी0जी0 की जाँच की जानी है जिस कारण इन्हें 48 घण्टे पर डिस्चार्ज नही किया जाना है।
2. डिस्चार्ज के पश्चात 06 हफ्ते पश्चात ए0एन0एम0 द्वारा इनको 75 ग्राम ग्लूकोज पिलाकर जी0टी0टी0 किया जाना है जिसमें –
जी0डी0एम0 पीड़ित प्रसूता के नवजात शिशु की देखभाल-
1. नवजात शिशु की देखभाल शीघ्रातिशीघ्र आरम्भ करनी चा

हिये तथा हाइपोग्लाइसीमिया से बचाव हेतु नवजात शिशु को तत्काल ही स्तनपान कराना आवश्यक है। यदि प्रसूता शिशु को अपना स्तनपान नही करा पा रही है तो शिशु को ऊपर का दूध दिया जाना चाहिये।
2. प्रसव के पश्चात पहले 04 घण्टों पर हर एक घण्टे पर हाइपोग्लाइसीमिया की जाँच की जानी है, जब तक शिशु के रक्त में ग्लूकोज के स्तर में स्थिरता न आ जाये। ग्लूकोमीटर द्वारा प्लाजमा ग्लूकोज यदि नवजात शिशु में 45 मि0ग्रा0/ डेसी ली0 से कम है तो उसे हाइपोग्लाइसीमिया माना जाता है। नवजात शिशु को स्तनपान/दूध पिलाने के 01 घण्टे के पश्चात प्लाजमा ग्लूकोज की जाँच पुनः की जानी है। यदि प्लाजमा ग्लूकोज झ45 मि0ग्रा0/ डेसी ली0 है तो हर 02 घण्टे पर शिशु को स्तनपान/दूध पिलाना अति आवश्यक है।
3. यदि प्लाजमा ग्लूकोज ढ20 मि0ग्रा0/ डेसी ली0 है तो 10ः क्मगजतवेम
प्ट ठवसने प्दरमबजपवद दिया जाना है।
इसके लिये 10ः क्मगजतवेम की मात्रा शिशु के 2उसधह इवकल ूमपहीज के अनुसार गणना कर दिया जाना है।
4. इसी के साथ नवजात शिशु में रिसपिरेटरी डिस्ट्रेस, झटके आना एवं बिलुरूबिन की

मात्रा बढ़ सकती है जिसके लिये सर्तक रहना चाहिये।
5. क्रम संख्या-3 एवं 4 के शिशुओं कोे शिशु रोग विशेषज्ञ को रेफर किया जाना आवश्यक है। अतः यह उचित होगा गर्भजनित मधुमेह से पीड़ित गर्भवती महिला का प्रसव ऐसे प्रसव केन्द्र पर हो जहाँ शिशु रोग विशेषज्ञ की उपलब्धता हो।
गर्भजनित मधुमेह में आशा/ए0एन0एम0 की भूमिका-
1. ग्राम स्तर पर आशा का कार्य गर्भवती महिलाओं को जाँच कराने हेतु प्रेरित करना है जिससे अधिक से अधिक गर्भवती महिलाओं की समय से जी0डी0एम0 की जाँच की जाये। जाँच के पश्चात मधुमेह से पीड़ित गर्भवती महिलाओं को स्वास्थ्य इकाइयों पर ले जाना एवं उनका फालो-अप किया जाना है।
2. ए0एन0एम0 का कार्य-
ऽ वी0एच0एन0डी0 एवं उपकेन्द्र पर मधुमेह की जाँच करना एवं पॉजीटिव गर्भवती महिलाओं को उच्च स्वास्थ्य केन्द्र पर संदर्भित कर उनका उपचार सुनिश्चित कराना।
ऽ एम0एन0टी0 (भोजन एवं हल्के-फुल्के व्यायाम) वाली गर्भवती महिलाओं का उपकेन्द्र/वी0एच0एन0डी0 पर, बार-बार इस हेतु उन्नमुखीकरण करना।
ऽ समय समय पर ए0एन0एम0 मधुमेह से पीड़ित गर्भवती महिलाओं का फॉलो-अप करेगी एवं उन्हें खान-पान, हल्के-फुल्के व्यायाम एवं इन्स्युलिन के प्रयोग के अद्ययत्न स्थिति से अवगत करायेगी।
ऽ रिपोर्टिंग प्रपत्रों को भरना एवं सम्बन्धित दस्तावेजों का उचित रख-रखाव करना।
ऽ संलग्न दिये गये जी0डी0

एम0 के प्रारूप अनुसार ब्लॉक पर रिपोर्ट प्रेषित करना एवं उसका फॉलो-अप करना।
प्राथमिक स्वास्थ्य केन्द्र की भूमिका-
1. चिकित्साधिकारी/स्टाफ नर्स/ए0एन0एम0/एल0टी0 अपने प्रशिक्षण अनुसार कार्य करेंगे।
2. चिकित्साधिकारी गर्भजनित मधुमेह का मेडिकल न्यूट्रीशियन मैनेजमेण्ट एवं इन्स्युलिन थैरेपी देगें। यदि इन्स्युलिन से भी जी0डी0एम0 का नियंत्रण नही हो पाता है तो उन्हें उच्च स्वास्थ्य केन्द्र पर सन्दर्भित करेंगे।
नोटः सभी जी0डी0एम0 पीड़ित महिलाओं का एम0सी0टी0एस0 पोर्टल पर अंकन सुनिश्चित किया जायेगा एवं समय समय पर टैªकिंग की जायेगी जिससे इन महिलाओं का उपचार सुनिश्चित किया जा सके।
ब्लॉक स्तरीय स्वास्थ्य केन्द्र की भूमिका-
1. चिकित्साधिकारी/स्टाफ नर्स/ए0एन0एम0/एल0टी0 अपने प्रशिक्षण अनुसार कार्य करेंगे।
2. चिकित्साधिकारी गर्भजनित मधुमेह पीड़िता को मेडिकल न्यूट्रीशियन मैनेजमेण्ट एवं इन्स्युलिन थैरेपी देगें। यदि इन्स्युलिन से भी जी0डी0एम0 का नियंत्रण नही हो पाता है तो उन्हें उच्च स्वास्थ्य केन्द्र पर सन्दर्भित करेंगे, जहाँ पर विशेषज्ञ द्वारा गर्भजनित मधुमेह पीड़िता का उपचार किया जायेगा।
3. जी0डी0एम0 के प्रारूप पर ए0एन0एम0 द्वारा प्रेषित रिपोर्ट एवं अपने स्वास्थ्य केन्द्र पर आयी हुयी गर्भवती महिलाओं की रिपोर्ट को संकलित कर मुख्य चिकित्सा अधिकारी, कार्यालय को प्रेषित करेंगे।
एफ0आर0यू0/जिला चिकित्सालय/मेडिकल कॉलेज-
1. एफ0आर0यू0/जिला चिकित्सालय/मेडिकल कॉलेज पर वि
शेषज्ञो द्वारा जी0डी0एम0 का सम्पूर्ण प्रबन्धन भारत सरकार द्वारा दिये गये दिशा-निर्देशों के अनुसार किया जायेगा। मधुमेह पीड़ित गर्भवती महिलाओं (पॉजीटिव) का प्रसव स्त्री रोग विशेषज्ञ की देख-रेख मे ंएफ0आर0यू0 प्रसव केन्द्र पर सुनिश्चित किया जाना है। 01 सप्ताह पूर्व ही उन्हें केन्द्र पर भर्ती होने के लिये प्रोत्साहित किया जाना चाहिये जिससे उनकी मधुमेह एवं गर्भस्थ शिशु की देखभाल अच्छी प्रकार से हो सके।
2. अपने स्वास्थ्य केन्द्र पर आयी हुयी गर्भवती महिलाओं की रिपोर्ट को जी0डी0एम0 के प्रारूप पर संकलित कर मुख्य चिकित्सा अधिकारी, कार्यालय को प्रेषित करेंगे।
मुख्य चिकित्सा अधिकारी की भूमिका-
1. ग्लूकोमीटर को प्रत्येक स्वास्थ्य इकाइयों (जिला अस्पताल, सी0एच0सी0, पी0एचम0सी0 एवं उपकेन्द्रों) पर उपलब्ध करायेंगे।
2. ग्लूकोमीटर की स्ट्रिप एवं लैन्सेट की समय समय पर आवश्यकतानुसार प्रतिपूर्ति करायेंगे।
3. प्रदेश की कुल पंजीकृत ए0एन0सी0 में से 30-35 प्रतिशत ए0एन0सी0 उच्च स्वास्थ्य इकाइयों (मेडिकल कॉलेज, जिला चिकित्सालय, एफ0आर0यू0/नॉन-एफ0आर0यू0 ब्लॉक स्तरीय स्वास्थ्य इकाई एवं पी0एच0सी0) पर जाँच

कराने हेतु पहुँच रही है। अतः जनपदों को दिये जा रहे कुल 75 ग्राम ग्लूकोज पैकेट में से 65-70 प्रतिशत पैकेट को ए0एन0एम0 में आवश्यकतानुसार वितरित किया जाये। शेष ग्लूकोज पैकेट को स्वास्थ्य इकाइयों, जिसमें मेडिकल कॉलेज एवं जिला अस्पताल भी शामिल है, ए0एन0सी0 के भार ;सवंकद्ध के अनुसार वितरित किया जाना है।
4. इस कार्यक्रम को समुदाय में ले जाने से पहले जिला अस्पताल पर लागू कर दिया जाना सुनिश्चित किया जाये जिससे आने वाली कठिनाइयों को पहचान कर उनका निराकरण किया जाये।
5. जी0डी0एम0 के लिये ला
भार्थी के एम0सी0पी0 कार्ड पर प्रसव पूर्व आवश्यक जाँचों में ब्लड शूगर फास्टिंग एवं ब्लड शूगर पी0पी0 के स्थान पर जी0डी0एम0-प्रथम एवं द्वितीय कर दिया जाये। इसके अतिरिक्त जी0डी0एम0 पॉजीटिव महिला के एम0सी0पी0 कार्ड पर स्टैम्प लगाकर पी0पी0पी0जी0 (दोपहर के भोजन के उपरान्त) की जाँच को अंकित किया जाना है, जिससे लाभार्थी के एम0सी0पी0 कार्ड को देखते ही चिकित्सक द्वारा उसे गर्भजनित मधुमेह से चिन्हित कर लिया जायेगा। इसके लिये मुख्य चिकित्सा अधिकारी द्वारा ए0एन0एम0 एवं प्रत्येक स्वास्थ्य इकाई पर एक स्टैम्प एवं लाल इंक-पैड उपलब्ध कराये जायेंगे।
स्टैम्प का प्रारूप निम्नवत् है-
दिनांक………………
पी0पी0पी0जी0…………………………
आपको गर्भावस्था मेें मधुमेह की पहचान एवं प्रबंधन हेतु प्रेषित किये जाने वाले विस्तृत दिशा-निर्देश के साथ ही जी0डी0एम0 की रिपोर्टिंग हेतु प्रपत्र का प्रारूप भी संलग्न है। आपसे अपेक्षा है कि आप शीघ्रातिशीघ्र प्रपत्रों एवं दिशा-निर्देशों को प्रत्येक स्वास्थ्य इकाइयों (मेडिकल कॉलेज, जिला संयुक्त चिकित्सालय, जिला महिला चिकित्सालय, एफ0आर0यू0/नॉन-एफ0आर0यू0 ब्लॉक स्तरीय सी0एच0सी, पी0एच0सी0 एवं उपकेन्द्र) पर उपलब्ध करायेंगे एवं जी0डी0एम0 की रिर्पोटिंग को संलग्न प्रपत्र के प्रारूप पर राज्य स्तर पर मातृ स्वास्थ्य अनुभाग की ई-मेल हउउीनच/हउंपसण्बवउ एवं मातृ एवं शिशु स्वास्थ्य की ई-मेल रेलउबी/हउंपसण्बवउ पर प्रत्येक माह की 05 तारीख तक प्रेषित करना सुनिश्चित करेंगे।










प्रबंधन मार्गदर्शक सिद्धांत & सभी गर्भवती महिलाएं जो पहली बार जीडीएम के लिए सकारात्मक परीक्षण करती हैं, उन्हें 2 सप्ताह के लिए एमएनटी और शारीरिक व्यायाम शुरू करना चाहिए। आहार का सेवन इष्टतम के लिए मूलभूत है गर्भावस्था के परिणाम क्योंकि पोषण की गुणवत्ता और मात्रा का भ्रूण के समग्र विकास और विकास पर महत्वपूर्ण प्रभाव पड़ता है। महिलाओं को पैदल चलना/व्यायाम करना चाहिए (जिसकी वह आदी हैं)। 30 मिनट या घरेलू काम करें। सामान्य बीएमआई (19.8-26.0 किग्रा/एम2) वाली महिलाएं रही हैं कुल 11.4-15.9 किलोग्राम वजन बढ़ाने की सिफारिश की गई; उन लोगों के लिए जिनका वजन अधिक है (बीएमआई 26.1-29.0 किग्रा/एम2)। ), वजन बढ़ाने की सिफारिश 6.8-11.4 किलोग्राम है, जबकि बीएमआई> 29 किलोग्राम/एम2 वाली मोटापे से ग्रस्त महिलाओं को केवल 7 किलोग्राम तक वजन बढ़ाने की अनुमति है। अत्यधिक वजन बढ़ने के उच्च जोखिम वाली महिलाओं के लिए, हस्तक्षेप पहली तिमाही में शुरू होना चाहिए। मातृ गर्भकालीन वजन के पैटर्न पर शोध लाभ से पता चलता है कि पहली तिमाही में वजन बढ़ने से शिशु के वजन की तुलना में वजन बढ़ने का अनुमान अधिक होता है तीसरी तिमाही में लाभ हुआ। पहली तिमाही में कैलोरी में कोई वृद्धि नहीं हुई, अतिरिक्त वृद्धि हुई दूसरी तिमाही के दौरान 340 किलो कैलोरी/दिन और तीसरी तिमाही के दौरान 452 किलो कैलोरी/दिन। और यदि एमएनटी और जीवनशैली में बदलाव के साथ 2-एच पोस्टप्रैंडियल प्लाज्मा ग्लूकोज (पीपीपीजी) 6.7 एमएमओएल/डीएल से अधिक रहता है, तो मेटफॉर्मिन या इंसुलिन थेरेपी की सिफारिश की जाती है।

चिकित्सीय पोषण चिकित्सा
प्रोटीन सबसे महत्वपूर्ण पोषक तत्व है और COVID-19 को रोकने के प्रयासों में से एक उपाय है। प्रोटीन प्रतिरक्षा के लिए भी महत्वपूर्ण है क्योंकि श्वेत रक्त कोशिकाएं स्वयं प्रोटीन होती हैं और किसी भी संक्रमण से लड़ने और इसे शरीर को प्रभावित करने से रोकने के लिए पहली रक्षा तंत्र हैं। गर्भावस्था में आदर्श शरीर के वजन के प्रति किलोग्राम 1.1 ग्राम प्रोटीन की आवश्यकता होती है। इसका मतलब होगा 60 से 70 ग्राम प्रोटीन। यह अनाज, दालें, फलियां, अंडे, चिकन, मछली और मांस से आना चाहिए। विटामिन सी आंवले से, जिंक साबुत अनाज और दूध उत्पादों से मिलता है। विटामिन ए नारंगी और पीली सब्जियों, अंडे, मछली और दूध उत्पादों से मिलता है। विटामिन डी के स्रोत मछली, अंडा, दूध और तेल हैं जो कि मजबूत होते हैं। विटामिन ई के स्रोत मेवे, तेल और तिलहन हैं। सेलेनियम दूध, अंडे, समुद्री भोजन और चिकन में मौजूद होता है। अदरक, लहसुन, खट्टे फल, पालक, सूरजमुखी के बीज और लाल शिमला मिर्च प्रतिरक्षा प्रणाली का समर्थन करते हैं। लहसुन शरीर की मदद कर सकता है हानिकारक विषाक्त पदार्थों को हटाने, प्रतिरक्षा प्रतिक्रियाओं को उत्तेजित करने और सूजन को कम करने के लिए। साबुत दालें, अंडे, मछली, चिकन, सब्जियां और फलों पर जोर देने वाला संतुलित भोजन गर्भवती महिलाओं और गर्भकालीन मधुमेह से पीड़ित लोगों में सीओवीआईडी -19 को रोकने के लिए आवश्यक पोषक तत्व प्रदान करेगा।
औषधि प्रबंधन (मेटफॉर्मिन या इंसुलिन थेरेपी)
मेटफॉर्मिन या इंसुलिन थेरेपी उन गर्भवती महिलाओं के लिए स्वीकृत चिकित्सा प्रबंधन है जिनका जीडीएम एमएनटी पर नियंत्रित नहीं है। इंसुलिन पसंद की पहली दवा है। यदि एमएनटी विफल हो जाए तो जीडीएम के लिए गर्भावस्था के दौरान किसी भी समय इंसुलिन शुरू किया जा सकता है। और यदि कोई गर्भवती महिला इंसुलिन के लिए इच्छुक नहीं है, तो गर्भावस्था के दौरान मेटफॉर्मिन देने की सिफारिश की जा सकती है सप्ताह 12 सप्ताह से अधिक है [30]। मेटफॉर्मिन की शुरुआती खुराक 500 मिलीग्राम प्रतिदिन दो बार मौखिक रूप से है अधिकतम 2 ग्राम/दिन। यदि महिला का ब्लड शुगर मेटफॉर्मिन की अधिकतम खुराक से नियंत्रित नहीं होता है (2 ग्राम/दिन) और एमएनटी, इंसुलिन की सलाह देने के अलावा कोई अन्य विकल्प नहीं है। इंसुलिन की तुलना में मेटफॉर्मिन से हाइपोग्लाइसीमिया और वजन बढ़ना कम होता है। इंसुलिन थेरेपी: (चित्र 1)
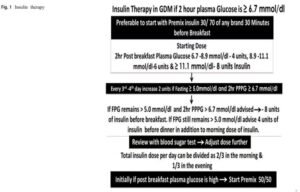
जीडीएम में इंसुलिन की अनुशंसित प्रारंभिक खुराक प्रति दिन शरीर के वजन का 0.1 यूनिट/किग्रा है। खुराक हो सकती है फॉलो-अप पर तब तक वृद्धि हुई जब तक कि 2-एच पीपीपीजी लगभग 6.7 mmol/dl न हो जाए। & शायद ही, एक जीडीएम महिला को प्रति दिन 20 यूनिट से अधिक इंसुलिन की आवश्यकता हो सकती है। यदि उसे कई इंसुलिन खुराक की आवश्यकता होती है, तो उसे एक उच्च केंद्र में भेजा जा सकता है जहां चिकित्सक उपलब्ध है।
ग्लाइसेमिक नियंत्रण की निगरानी करना
दवा की खुराक को समायोजित करने के लिए उपवास और 2-एच पीपीपीजी की निगरानी की जा सकती है। लेकिन सबसे महत्वपूर्ण बात यह है कि 2-एच पीपीपीजी की निगरानी करना आदर्श है क्योंकि जब 2-एच पीपीपीजी लगभग 6.7 एमएमओएल/डीएल है, तो एफपीजी कभी भी 5.0 एमएमओएल/डीएल से अधिक नहीं होगा। प्रयोगशाला ग्लूकोज माप अक्सर उपलब्ध नहीं होता है, और पोर्टेबल प्लाज्मा ग्लूकोज मानकीकृत मीटर के साथ परीक्षण ही एकमात्र विकल्प है। और WHO (2013) दिशानिर्देश में गर्भवती महिला में मधुमेह का निदान करने और निगरानी के लिए HbA1c को शामिल नहीं किया गया है? & आइडियल यथासंभव बार-बार निगरानी करेगा, लेकिन गर्भधारण के 24वें और 28वें सप्ताह के बीच हर 2 सप्ताह में निगरानी करनी होगी। और 28वें सप्ताह के बाद डिलीवरी तक हर सप्ताह।

कोविड-19 महामारी की उपस्थिति में उपचार में संशोधन जैसा कि पहले बताया गया है, गर्भवती महिलाओं को प्रतिरक्षात्मक और शारीरिक परिवर्तनों का अनुभव होता है। इससे वे COVID-19 सहित वायरल श्वसन संक्रमण के प्रति अधिक संवेदनशील हो सकते हैं। भ्रूण की सुरक्षा की आवश्यकता उनकी स्थिति के प्रबंधन की चुनौती को बढ़ा देती है। कई और पारंपरिक आमने-सामने जीडीएम शिक्षा सत्रों वाले प्रसवपूर्व क्लीनिकों को अब मोबाइल स्वास्थ्य उपकरण, इंटरैक्टिव वेबिनार और ऑनलाइन संसाधनों का उपयोग करके दूरस्थ वितरण के लिए जाना चाहिए। यदि अस्पताल में उपस्थिति संभव नहीं है, तो मानकीकृत ग्लूकोमीटर के साथ रक्त शर्करा की जांच की जाती है पसंद। हाइपरग्लेसेमिया की पहली जांच और निदान के बाद, जहां ग्लाइसेमिक लक्ष्य प्राप्त हो जाते हैं, गर्भावस्था के प्रतिकूल परिणामों के लिए कोई अन्य जोखिम कारक नहीं होते हैं। 36 सप्ताह में एक दूरस्थ प्रसूति समीक्षा प्रसव की योजना बनाने की अनुमति देती है। लेकिन यदि ग्लाइसेमिक और विकास पैरामीटर लक्ष्य पूरे नहीं होते हैं, या जब गर्भावस्था के प्रतिकूल परिणामों के लिए अन्य जोखिम कारक मौजूद होते हैं, तो आमने-सामने प्रसूति संबंधी समीक्षा आवश्यक है। इंटरनेशनल फेडरेशन ऑफ गायनोकोलॉजी एंड ऑब्स्टेट्रिक्स (FIGO) ने COVID-19 पर वैश्विक अंतरिम मार्गदर्शन पेश किया है। यह इस बात पर प्रकाश डालता है कि इस बात का कोई वर्तमान प्रमाण नहीं है कि गर्भवती महिलाओं को गंभीर तीव्र श्वसन सिंड्रोम कोरोना वायरस 2 (SARS-CoV-2) से संक्रमण होने की अधिक संभावना है या संक्रमित लोगों में गंभीर बीमारी विकसित होने की अधिक संभावना है। पून एट अल. देखा कि कोई सबूत नहीं है वर्टिकल ट्रांसमिशन (मां से भ्रूण तक), लेकिन हाल ही में प्रकाशित एक प्रकाशन के अनुसार वर्टिकल ट्रांसमिशन बिना किसी प्रतिकूल परिणाम के संभव है।
कोविड 19 की महामारी के दौरान विशेष प्रबंधन, हाल के प्रकाशन गर्भावस्था में कोविड-19 संक्रमण के संबंध को गहन देखभाल की आवश्यकता वाली गंभीर मातृ रुग्णता और प्रसवकालीन जटिलताओं (परिणामस्वरूप नवजात रुग्णता और यहां तक कि प्रसवकालीन मृत्यु के साथ समय से पहले जन्म) दोनों के साथ जोड़ते हैं। साथ ही, COVID-19 महिलाओं में सिजेरियन डिलीवरी की दर बहुत अधिक है। प्रत्येक गर्भवती महिला की प्रसव से पहले कोविड-19 संक्रमण की जांच की जानी चाहिए। हाइपरग्लेसेमिया से संक्रमित मां के लिए, मेटफॉर्मिन को जारी रखा जाना चाहिए क्योंकि यह संक्रमण के खिलाफ तब तक राहत प्रदान करता है जब तक कि कीटोएसिडोसिस या गुर्दे या श्वसन विफलता जैसी कोई तीव्र जटिलता विकसित न हो जाए। यदि नियंत्रित नहीं किया जाता है, तो इंसुलिन शुरू कर देना चाहिए और सीओवीआईडी-19 पॉजिटिव माताओं के लिए उच्च खुराक की आवश्यकता होती है क्योंकि संक्रमण बीटा कोशिकाओं पर अपने प्रभाव से ग्लाइसेमिक नियंत्रण को नुकसान पहुंचाता है। यदि स्टेरॉयड का उपयोग COVID-19 संक्रमण या भ्रूण के फेफड़ों की परिपक्वता के लिए किया जाता है, तो इंसुलिन की खुराक बढ़ानी होगी। कई अध्ययनों से पता चला है कि कॉर्टिकोस्टेरॉइड के उपयोग से गंभीर रूप से बीमार रोगियों पर कॉर्टिकोस्टेरॉइड के उपयोग से परिणाम खराब होते हैं। सेरेब्रल पाल्सी (सीपी) (गर्भावस्था में हाइपरग्लेसेमिया के साथ अधिक जोखिम) को रोकने के लिए भ्रूण के न्यूरोप्रोटेक्शन के लिए प्रसवपूर्व मैग्नीशियम सल्फेट समय से पहले जन्म (32 गर्भकालीन सप्ताह) से पहले दिया जाता है। यह भ्रूण/शिशु मृत्यु या सीपी के संयुक्त जोखिम को कम करता है। हालाँकि इसका हानिकारक प्रभाव पड़ने की संभावना है गंभीर सीओवीआईडी -19 बीमारी वाली गर्भवती महिलाओं में श्वसन अवसाद पर मैग्नीशियम सल्फेट, गुर्दे की निगरानी के साथ उचित प्रशासन
Unction and maintaining diuresis (≥ 30 mL/h) are not associated with serious maternal adverse effects. Rather, magnesium has also a dilatory effect on bronchodilators, showing even beneficial effects on the pulmonary function in patients with severe asthma and decreasing the production of reactive oxygen species (ROS), which are elevated in patients with acute respiratory distress syndrome, a common complication of COVID-19 infection .infection to the antenatal women visiting the healthcare facility.
The COVID-19 pandemic is a situation wherein everyone has to provide simple solutions to every problem. The “single test procedure” is ideally suited for screening all pregnant women with minimum contact. Medical nutrition therapy is the sheet anchor in the management of GDM. A woman who does not respond to meal plans and lifestyle modification may be advised insulin or metformin.
प्रसवोत्तर देखभाल :
जीडीएम से पीड़ित सभी महिलाओं को प्रसव के 6 सप्ताह बाद ग्लूकोज असहिष्णुता के लिए परीक्षण किया जाना चाहिए। यदि एफपीजी ≥ 5.6 mmol/dl है, तो उसे बिगड़ा हुआ उपवास ग्लूकोज (IFG) का निदान किया जाना चाहिए, और यदि 2-एच पोस्ट ग्लूकोज ≥ 7.8 mmol/dl है, तो उसे 75-g के साथ बिगड़ा हुआ ग्लूकोज सहिष्णुता (IGT) का निदान किया जाना चाहिए। मौखिक ग्लूकोज. यदि जीडीएम महिला इंसुलिन पर है, तो उसे प्रसव के तुरंत बाद और प्रसवोत्तर अवधि में इंसुलिन की आवश्यकता नहीं हो सकती है। यदि प्रसवोत्तर रक्त ग्लूकोज ≥7.8 mmol/dl है तो मेटफॉर्मिन लेने वाली GDM महिला को इसे जारी रखने की सलाह दी जा सकती है। स्तनपान के दौरान मेटफॉर्मिन का सेवन किया जा सकता है। मां और उसकी संतान दोनों में मधुमेह के विकास को विलंबित करने के लिए 2 से 6 महीने तक स्तनपान जारी रखने की सलाह दी जाती है।







